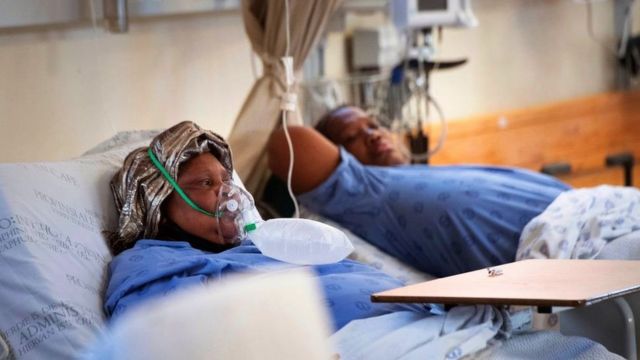
Antes que a clínica onde estava internada ficasse sem oxigênio, Maria Auxiliadora da Cruz, moradora de Manaus, no Amazonas, dava sinais encorajadores de progresso contra a covid-19. Em 14 de janeiro, seus níveis de oxigênio estavam acima do nível normal de 95%. Mas, poucas horas depois de ser privada desse recurso vital, sua taxa caiu para 35%.
Nesse ponto, os pacientes normalmente receberiam intubação e oxigenação mecânica. Em vez disso, a enfermeira aposentada de 67 anos morreu.
“Foi horrível. Não desejo essa situação para ninguém. Foi uma cena catastrófica. Muitos pacientes idosos começaram a passar mal e ficaram roxos”, disse sua nora, a psicóloga Thalita Rocha, em entrevista recente à BBC News Brasil.
Em um vídeo emocionante que viralizou nas redes sociais, ela descreveu o que estava acontecendo na Policlínica Redenção, em Manaus.
“Pessoal, peço misericórdia. É uma situação deplorável. Acabou oxigênio em toda a unidade de saúde. Há muita gente morrendo. Quem tiver disponibilidade de oxigênio, por favor traga.”
Segundo Rocha, dez pessoas morreram na enfermaria naquele dia. Ela disse acreditar que, se não fosse a falta de oxigênio, sua sogra teria sobrevivido.

“[Ela] não faleceu de covid-19. Ela morreu de falta de ar”, afirmou.
Em Manaus, o sistema de saúde da cidade entrou em colapso duas vezes durante a pandemia e as mortes dobraram entre dezembro e janeiro, levando o governo local a anunciar planos para abrir 22 mil novos túmulos.
Mas os hospitais e clínicas do Brasil não são de forma alguma os únicos lutando por suprimentos de oxigênio.
No México, onde mais de 152 mil morreram na pandemia, houve relatos de roubos de cilindros de oxigênio de hospitais e clínicas. Em um caso, dois homens foram presos depois que um caminhão carregado com cilindros de oxigênio roubados foi encontrado ao norte da capital, Cidade do México.
No início deste mês, surgiram vídeos denunciando a falta de oxigênio em pelo menos dois hospitais no Egito. Em uma delas, um homem filmou camas cobertas por cobertores no hospital al-Husseiniya, no nordeste da província de Sharqia, e afirmou que “todos na UTI morreram”.
As autoridades egípcias disseram que quatro pacientes morreram por causa de condições crônicas existentes — não por falta de oxigênio — e negaram veementemente que haja problemas de abastecimento.
Mas relatos de incidentes semelhantes em vários países lançaram luz sobre a pressão sobre os governos para fornecer esse tratamento básico que salva vidas.

‘Crise de oxigênio’
De acordo com a Organização Mundial da Saúde (OMS), um em cada cinco pacientes com covid-19 precisará de oxigênio. Em casos graves, a proporção é de três para cinco.
A organização afirma não ter dados específicos por país, mas acrescenta que alguns hospitais viram a demanda por oxigênio aumentar entre cinco e sete vezes os níveis normais devido ao fluxo de pacientes com doenças graves e críticas.
PATH, uma organização sem fins lucrativos global que ajuda vários governos a responder à pandemia, descobriu que a demanda por oxigênio “aumentou drasticamente” em 2020 devido ao influxo de pacientes com hipoxemia — baixos níveis de oxigênio no sangue — devido à covid-19.
“Precisamos pensar sobre o oxigênio tanto quanto pensamos sobre eletricidade, água ou outros serviços essenciais”, diz Lisa Smith, do programa de dinâmica de mercado da PATH.
“Isso não pode ser algo que nos preocupe apenas quando (a situação) está ruim, porque quando estiver ruim, as pessoas morrerão.”
Atualmente, quase 1,5 milhão de cilindros de oxigênio são necessários todos os dias em países de baixa e média renda para lidar com a demanda extra gerada pela pandemia, de acordo com o ‘Rastreador para Necessidades de Oxigênio de Covid-19’.
A ferramenta online ajuda a estimar a escala do desafio para os formuladores de políticas públicas e foi desenvolvida pela iniciativa Coordenação de Resposta de Cuidados Respiratórios Covid-19, que inclui as ONGs PATH e Every Breath Counts, uma parceria público-privada que defende a melhoria do suprimento de oxigênio em países de baixa e média renda.
“Há uma crise de oxigênio na África Subsaariana, Ásia e América Latina”, diz Leith Greenslade, da ONG Every Breath Counts. “Os países não avaliam quanto oxigênio os pacientes de covid-19 precisam: alguns vão precisar de dez, vinte vezes mais oxigênio do que um paciente normal.”
De acordo com o rastreador, o Brasil tem visto um dos maiores aumentos do mundo na demanda por oxigênio desde novembro — exigindo cerca de 340 mil cilindros extras por dia para lidar com os casos de covid-19.
Depois que Manaus atingiu o ponto de crise, doações de oxigênio foram enviadas de outros Estados e através da fronteira com a Venezuela.
Mas Jesem Orellana, pesqusiador do Instituto Leônidas & Maria Deane (ILMD/Fiocruz Amazônia), disse à BBC News Brasil que o risco de escassez continua e é agravado pela demanda global.

Em outros países em desenvolvimento, como a Índia, houve um aumento de 68% na demanda por oxigênio entre abril e julho, depois um salto de 84% entre julho e o pico em setembro.
Adamu Isah da ONG Save the Children na Nigéria — onde são necessários 10 mil cilindros extras por dia — descreveu uma “percepção geral de que há escassez de oxigênio em quase todas as partes do país”.
Na África do Sul, o rastreador estima que o país precisa de 100 mil cilindros extras diariamente. O ministro da Saúde do país, Zweli Mkhize, disse que o governo está fazendo o possível “para garantir que o oxigênio esteja disponível” e ordenou que as fabricantes de oxigênio, cujos principais clientes são normalmente grupos de mineração, priorizem as necessidades médicas.
De onde vem o oxigênio medicinal?
De acordo com a PATH, o oxigênio medicinal é responsável por apenas 5-10% da produção mundial de oxigênio. O restante é utilizado em diversos setores, como mineração, química e farmacêutica.
É produzido em grandes quantidades nas fábricas e entregue aos hospitais de duas formas: a granel em tanques de líquidos ou como gás pressurizado em botijões de menor volume.

O oxigênio líquido é a tecnologia mais barata e a melhor disponível, mas exige que os hospitais tenham a infraestrutura certa para canalizar o oxigênio até o leito do paciente.
Isso é comum em países desenvolvidos, como Estados Unidos e Europa. Os cilindros não requerem tubos e podem ser entregues em clínicas sem uma infraestrutura sofisticada. No entanto, sua distribuição em menor escala significa que são menos econômicos, além de serem pesados para transportar e manusear, o que também acarreta um risco maior de contaminação cruzada.
“Alguns países dependem quase inteiramente do transporte de oxigênio para hospitais usando cilindros em terrenos acidentados e longas distâncias”, diz o professor Mike English, que colidera a Unidade de Serviços de Saúde do KEMRI- Wellcome Trust Research Program em Nairóbi, no Quênia, e o Health Systems Collaborative na Universidade de Oxford, no Reino Unido.
“Este é um grande problema e as quantidades necessárias são quase impossíveis de fornecer.”
Ele diz que a distribuição de oxigênio era um problema na África antes da pandemia.
“Antes da covid-19, havia muitas ocasiões em que, mesmo em hospitais adequados, uma criança doente, um recém-nascido doente ou qualquer pessoa em uma situação de emergência não recebia o oxigênio de que precisava”, explica ele.
“A covid-19 tornou esse problema mais visível porque agora está afetando também os adultos.”

Oxigênio, ‘uma reflexão tardia’
O oxigênio é considerado um medicamento essencial pela OMS desde 2017.
Mas Smith diz que sua provisão tem sido tratada até agora como “uma reflexão tardia” — descrevendo o desafio como “realmente um problema de sistema de saúde” com várias “peças” necessárias para se encaixar para melhorar a situação.
Cada especialista que falou à BBC fez a mesma observação, incluindo a necessidade de equipamentos, treinamento e soluções de longo prazo em suas análises.
Hospitais, por exemplo, poderiam construir suas próprias fábricas de oxigênio para produzir um suprimento regular. Mas elas são caras, precisam de eletricidade confiável e requerem considerável experiência e engenheiros qualificados para manter, o que nem sempre é possível, assinala English.
“Como toda aparente ‘solução fácil’, as fábricas de oxigênio requerem partes muito mais amplas do sistema de saúde para funcionarem”, acrescenta.
No Malauí, existem três dessas fábricas — no Hospital Central Queen Elizabeth de Blantyre, no Hospital Nkhata Bay e no Hospital Central Kamuzu em Lilongwe.
Para construí-los, o país precisava trazer equipamentos e know-how da África do Sul, diz Grycian Mussa, o principal engenheiro médico do hospital.
“Com o lockdown, tivemos uma crise, porque tudo vinha da África do Sul, e a África do Sul estava confinada e o Malauí estava confinado”, lembra.
“Acho que é hora de nós, os países africanos, treinarmos técnicos locais em nossos países e ver como podemos nos sustentar. Caso contrário, estaremos sempre contando com a ajuda dos outros no meio de crises.”

A necessidade de treinamento foi anteriormente destacada na Nigéria pelo “balcão de oxigênio”, que foi criado com a ajuda de ONGs e outras agências para aconselhar sobre o fornecimento e uso de oxigênio, diz Isah.
“Mesmo se trouxermos todos os sistemas de oxigênio do mundo, se não treinarmos as pessoas sobre como detectar níveis baixos de oxigênio no sangue, acabaremos perdendo tempo”, diz ele.
Os oxímetros, que são colocados no dedo para medir os níveis de oxigênio no sangue, são uma maneira acessível de monitorar os pacientes se as pessoas forem treinadas para usá-los.
Mas ainda há a questão da oferta.
“Mesmo estes, que deveriam ser mais fáceis de disponibilizar em grande escala, geralmente não estão disponíveis em países de baixa e média renda na África. Sua disponibilidade é algo que só acabou de acontecer,” diz English.
“Precisamos ver o fornecimento de oxigênio como um desafio de todo o sistema e abordar todos os elementos juntos.”
Outras soluções de curto prazo incluem o uso de concentradores de oxigênio — uma máquina que filtra o ar e o transforma em oxigênio de grau médico.
Cerca de 16 mil foram distribuídos globalmente pela Organização Mundial da Saúde (OMS) durante a pandemia, mas advertiu que “não são suficientes para pacientes com doenças críticas que precisarão de mais fluxos de oxigênio”.
Mesmo antes da pandemia, agências multilaterais como a Unicef, o braço da ONU para a infância e juventude, já distribuíam concentradores de oxigênio e investiam em usinas de oxigênio em hospitais do mundo em desenvolvimento para combater doenças como a pneumonia — a “assassina silenciosa” que mata 100 mil crianças por ano.
Agora existem preocupações, endossadas por organizações como Save the Children e especialistas como o professor English, de que o impacto da covid-19 na provisão de oxigênio possa ter um efeito indireto no tratamento de outras doenças.
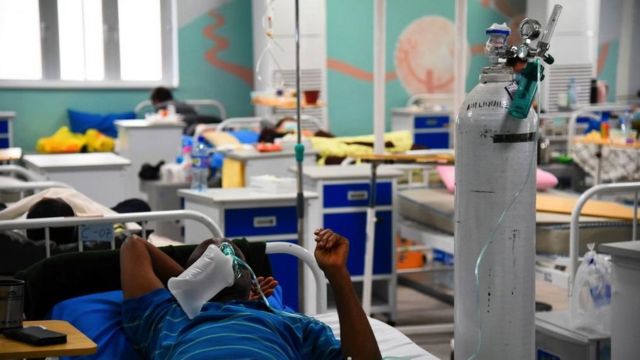
“O oxigênio é útil em muitos casos, desde o bebê mais novo que precisa de oxigênio até alguém com doença pulmonar crônica avançada em populações idosas”, diz Greenslade.
“A covid-19 nos mostrou o quão essencial é em países onde não há vacina contra a doença, nem medicamentos. Frequentemente, a sobrevivência de pacientes dependerá disso.”
*Colaborou Vinicius Lemos, da BBC News Brasil em São Paulo
Fonte: BBC News




















Comentários